
Согласно данным ВОЗ среди Европейских стран Россия занимает первое место по сердечно-сосудистым заболеваниям, в том числе по ИБС. Именно они являются основной причиной потери трудоспособности, инвалидности и смертности.
Анатомические данные.
Сердце является центральным органом системы кровообращения, осуществляющим снабжение всего организма питательными веществами. Оно выполняет функцию насоса и обеспечивает циркуляцию крови в организме. Во время сокращения сердца правый желудочек выталкивает кровь в легкие с целью обогащения кислородом, а из левого желудочка богатая кислородом кровь поступает ко всем органам. Само же сердце питают правая и левая коронарные артерии. Хорошо работающее сердце человек не ощущает, но наступает момент, когда оно дает о себе знать.
Что такое ишемическая болезнь сердца и её разновидность стенокардия?
В основе лежит сужение и закупорка коронарных артерий атеросклеротическими бляшками или спазм коронарных артерий. По ряду причин происходит нарушение функции внутреннего слоя сосудистой стенки – эндотелия, что приводит к возникновению воспаления в стенке сосуда и отложения в нём липопротеидов низкой плотности. В народе этот вид липопротеидов называют ”плохим” холестерином. Формируются атеросклеротические бляшки с частыми разрывами их и образованием тромбов. Либо происходит постепенное сужение просвета до перекрытия просвета сосудов. Процесс отложения липидов в стенке артерий, приводящий к нарушению кровотока, называют атеросклерозом. Поражаются коронарные, сонные, почечные, подвздошные, подколенные артерии, аорта. Основными проявлениями этого процесса являются: внезапная смерть, стенокардия,инфаркт миокарда ( это виды ишемической болезни сердца). Кроме того, могут возникать инсульты, развиваться стенозы почечных артерий и поражение периферических артерий. Если сердечная мышца получает недостаточное количество кислорода и питательных веществ, то развивается стенокардия, если доставка прекращается, то развивается инфаркт миокарда.
Что провоцирует болезнь?
Чаще всего это физическая нагрузка, эмоциональный стресс, холодная и ветреная погода, неблагоприятные метеорологические условия, курение. Приступы могут возникать в любое время суток, однако чаще всего в предутренние часы, особенно у храпящих людей с синдромом апноэ (остановки дыхания во сне).
 Что относят к факторам риска ИБС?
Что относят к факторам риска ИБС? Курение (независимо от количества);
Курение (независимо от количества); Алкоголь-один из самых противоречивых продуктов в истории человечества. Ему слагались хвалебные оды и в его адрес посылались страшные проклятья.
Алкоголь-один из самых противоречивых продуктов в истории человечества. Ему слагались хвалебные оды и в его адрес посылались страшные проклятья. 



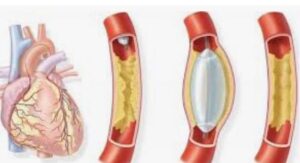 Коронарная ангиопластика (баллонная дилатация) – восстановление просвета сосуда с помощью надуваемого баллона,введенного в артерию.
Коронарная ангиопластика (баллонная дилатация) – восстановление просвета сосуда с помощью надуваемого баллона,введенного в артерию.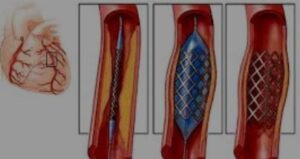 Стентирование -процедура, при которой в просвет сосуда вставляется спираль, расширяющая поражённую артерию.
Стентирование -процедура, при которой в просвет сосуда вставляется спираль, расширяющая поражённую артерию. Питание при хронической ИБС.
Питание при хронической ИБС.